無痛分娩は、出産時の強い痛みを和らげられる方法として選ぶ方が増えています。
しかし「無痛」とはいっても、お母さんのいきむ力がまったく必要なくなるわけではありません。
子宮口が開き赤ちゃんが産道を下りてきたときには、自然分娩と同じようにお母さんが力を込めていきむことが大切です。
この記事では、無痛分娩でのいきみ方について詳しく解説します。
いきむときのポイントやいきみが足りない場合の処置、麻酔の流れなどもまとめているため、ぜひ参考にしてみてください。
無痛分娩でもお母さんのいきむ力が必要
無痛分娩は陣痛の強い痛みを和らげられる方法ですが、出産の最後の段階ではお母さん自身のいきむ力が欠かせません。
子宮口が全開になり赤ちゃんが産道を下りてくると、自然分娩と同じように陣痛に合わせて力を込める必要があります。
麻酔の影響で痛みや張りの感覚が弱まり、いきむタイミングが分かりにくいこともありますが、その場合は助産師がモニターや赤ちゃんの様子を確認しながらサポートします。
いきみ方やタイミングは助産師がサポートする
無痛分娩では痛みが和らいでいるため、自然分娩のように「いきみたい」という強い感覚がわかりにくくなることがあります。
しかし、出産の最終段階では赤ちゃんを押し出す力が必要です。
そのため、助産師が陣痛の波をモニターで確認し「今ですよ」と声をかけてサポートしてくれます。
いきむときには、息を大きく吸い込んでお腹に力を集中させることが大切です。
お母さんが安心していきめるように呼吸法や体勢も助産師が指導してくれるので、初めての出産でも心配はいりません。
サポートを受けながら正しいタイミングで力を込めることで、スムーズなお産につながります。
無痛分娩では麻酔によっていきみ感がわかりにくくなることも
無痛分娩に使われる硬膜外麻酔は、痛みを抑える効果が高い一方で、張りや圧迫感を感じにくくなることがあります。
こうした感覚が鈍くなると「いきみたい」という自然な合図が分かりにくくなり、タイミングを掴むのが難しくなることがあるのです。
特に麻酔薬を追加して投与すると、その部分の濃度が高くなり、さらに感覚が薄れることもあります。
ただし、このような場合も助産師や医師が赤ちゃんの動きを確認して「ここで力を入れましょう」と指示してくれるので過度に心配する必要はありません。
麻酔の効きのよさといきみ感は個人差がある
麻酔の効き方は体質や薬の量だけでなく、カテーテルが体内のどこに入っているかによっても変わります。
上手く入っている場合は、痛みをしっかり抑えながらも、張りや力を入れる感覚が残ることがあります。
一方で、効きが弱く追加投与を繰り返すと、感覚がさらに鈍くなるケースもあるのです。
このように「麻酔の効きがいい=いきめない」とは限らず、逆に程よく効いてスムーズにいきめる場合もあります。
麻酔の効き方は個人差が大きいため、効果やいきみ感には幅があることを知っておくと、不安を減らして出産に臨めるでしょう。
無痛分娩でいきみが足りない場合の処置
無痛分娩でお母さんのいきみが足りない場合には、以下のような処置が行われることがあります。
- 会陰切開
- 吸引分娩
- 鉗子分娩
これらは赤ちゃんが自然に出てくるのを助けるためのサポートであり、緊急時ではなく「あと少しで出られるのに力が足りない」という状況で選ばれることが多いです。
処置はいずれも医師の判断で行われ、安全性を確保したうえで実施されるため、過度に心配する必要はありません。
ここでは上記3つの処置についてそれぞれ解説します。
会陰切開
赤ちゃんが産道を通るとき、出口が十分に広がらずスムーズに出てこられない場合や、皮膚が自然に裂けてしまうリスクが高いと判断される場合に行われるのが会陰切開です。
5時の方向に切るケースと7時の方向に切るケースの2パターンあり、切る長さは赤ちゃんの頭の大きさや会陰の伸びによって決まります。
また、麻酔をしている状態では切開時の痛みはほとんど感じません。
切開をすることで赤ちゃんの頭が通りやすくなり、出産時間の短縮や産道の負担軽減につながります。
処置後は縫合を行い、産後の痛みには鎮痛薬が使われるため、過度な不安を抱く必要はありません。
吸引分娩
吸引分娩は、赤ちゃんの頭にカップのような器具をあて、軽く引っ張りながら分娩をサポートする方法です。
赤ちゃんが出口まで下りてきているものの、いきむ力が足りない場合や、赤ちゃんが苦しそうな状態のときに選ばれます。
特に無痛分娩ではいきむ力が弱まることがあり、吸引によって補助をするケースが増える傾向にあります。
赤ちゃんの頭にこぶのような浮腫がつくこともありますが、数日で自然に消えるケースがほとんどです。
鉗子分娩
鉗子分娩は、大きなトングのような器具を使って赤ちゃんの頭を挟み、やさしく引き出す方法です。
吸引分娩と同様に、赤ちゃんがすでに産道の出口近くまで来ている場合に行われます。
吸引では十分に補助できないときや、赤ちゃんの状態によっては鉗子が選ばれることもあります。
無痛分娩では特に力が足りない状況が起こりやすく、そのサポートとして用いられるケースが多いです。
処置の際には安全に十分配慮し、医師が母体と赤ちゃんの状態を確認しながら行います。
赤ちゃんの顔に鉗子で挟んだ跡が残ることがありますが、こちらも数日で自然に消えるケースが多いです。
無痛分娩の麻酔の効き方
無痛分娩で使われる麻酔は、出産の痛みを大きく和らげつつも、お母さん自身のいきむ力を残すように調整されます。
帝王切開のように完全に下半身の感覚をなくすわけではなく、「痛みは弱まるけれど張りや圧迫感はある程度残る」という効き方が特徴です。
これは、赤ちゃんを産み出すためにはお母さんの力が欠かせないためです。
ここでは無痛分娩における麻酔の効き方について解説します。
無痛分娩で用いられる麻酔の種類
無痛分娩で主に使われるのは『硬膜外麻酔』と『CSEA(脊髄くも膜下鎮痛を併用した硬膜外麻酔)』です。
硬膜外麻酔は、背中から細い管を通して『硬膜外腔』と呼ばれる部分に薬を入れる方法で、効果がゆるやかに現れるのが特徴です。
持続的に投与できるため、分娩が長引いても調整が行えます。
一方、CSEAは硬膜外麻酔に加えて『くも膜下腔』に直接少量の薬を注入する方法で、即効性があり短時間で痛みを和らげられます。
ただし、くも膜下腔には管を残せないため、注入は一度きりです。
状況に応じて医師が使い分けるため、どちらが良いかは事前に説明を受けて理解しておくと安心です。
痛みの目安
無痛分娩では「痛みをゼロにする」のではなく「我慢できる範囲にする」ことを目指して麻酔が使われます。
薬を強く効かせすぎると痛みはなくなりますが、その分いきむ力が入らず出産が進みにくくなるためです。
そのため、お腹が張る感じや少しの痛みは残すように薬の量を調整します。
これによって陣痛のタイミングがわかり、助産師の指示に合わせていきみやすくなります。
人によって「まだ痛みを感じる」と思うこともあれば「ほとんど痛くない」と感じることもあり、麻酔の効き具合には個人差がありますが、基本的には出産に必要な感覚を残しつつ痛みを和らげるのが目的です。
麻酔が効く範囲
麻酔の効果が及ぶのは、おへそから下、主に下半身の範囲です。
これにより子宮の収縮や産道の痛みは和らぎます。
ただし、肛門まわりの感覚まですべてカバーできないことがあり、「お尻が強く押される感じ」や「肛門が痛い」と感じる場合もあります。
特に赤ちゃんの頭が出口に近づいたときにこうした感覚が強くなることがあるでしょう。
これも出産に必要な「いきみたい」という自然な感覚のひとつであり、完全に消してしまうのではなく残すことでお産を進めやすくしています。
感じ方には個人差があるため、違和感や痛みが強ければ医師や助産師に伝えて調整してもらうことが大切です。
麻酔の持続時間
無痛分娩の麻酔は、通常は分娩が終わるまで持続するように調整されます。
硬膜外麻酔の場合、管を通して少しずつ薬を追加できるため、長時間にわたって効果が持続するケースが多いです。
CSEAを併用する場合は、くも膜下に入れた薬の効果が1〜2時間ほどで切れてしまいますが、その後は硬膜外麻酔でコントロールします。
出産後は、子宮が元に戻ろうと収縮する『後陣痛』の痛みを感じるころには麻酔の効果が切れていることが多いです。
そのため後陣痛の痛みは感じますが、内服の痛み止めが処方されることもあります。
麻酔の持続時間は状況に応じて異なるため、不安があれば事前に医師へ確認しておくと安心でしょう。
無痛分娩の麻酔開始のタイミングと出産までの流れ
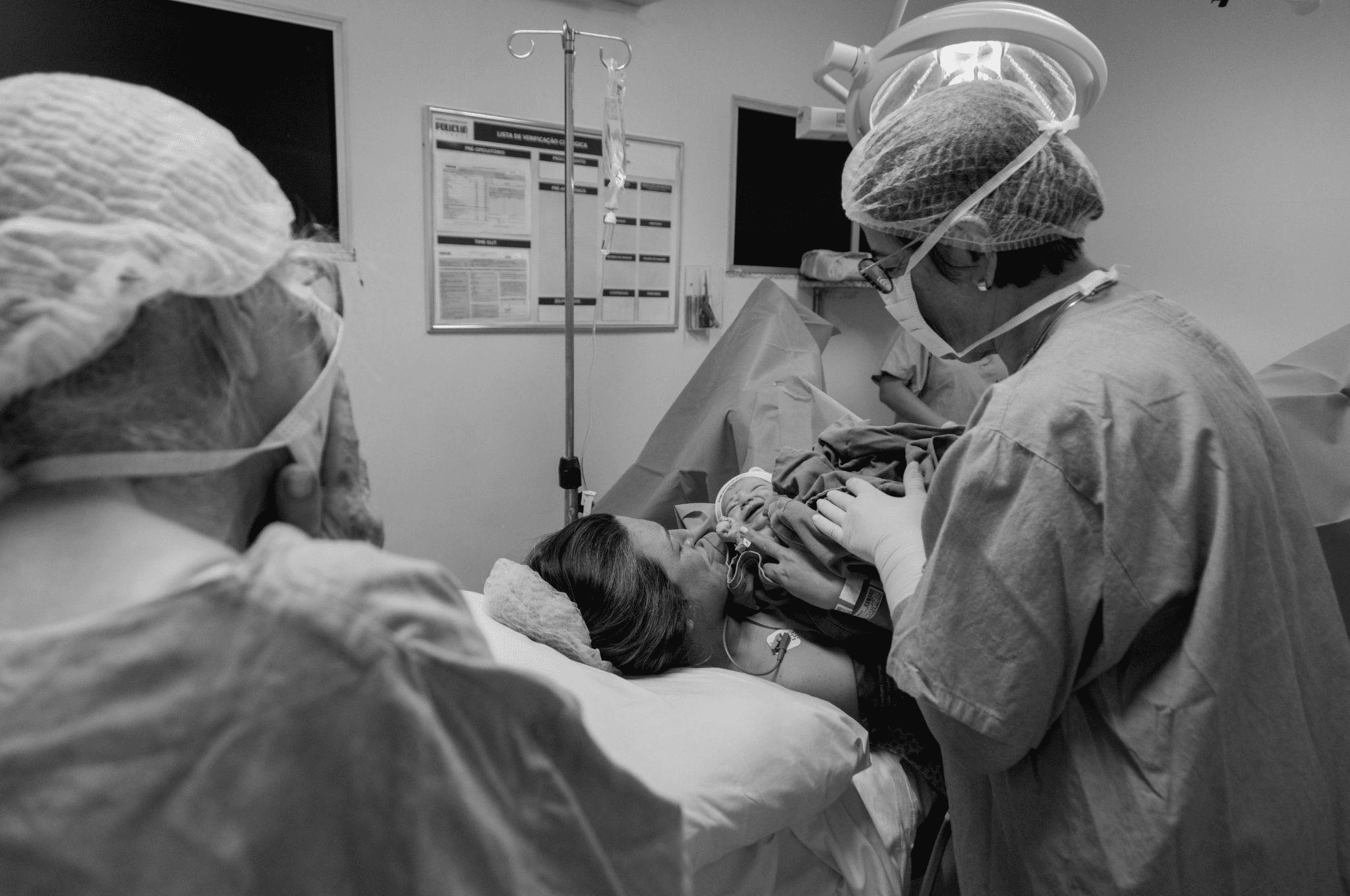
無痛分娩の麻酔開始のタイミングや流れは妊婦さんの体調やお産の進み方によって変わります。
ここでは無痛分娩の麻酔の流れについて解説します。
挿入タイミングは産院や妊婦の状態により異なる
麻酔の管を入れるタイミングは全員が同じわけではなく、産院の方針や妊婦さんの状態によって変わります。
一般的には子宮口が3〜5センチほど開いたときや陣痛の痛みが強くなった時点で行うことが多いですが、経産婦さんの場合は進みが早いため、より早めに開始することもあります。
逆にお産が進んでから始める場合は、処置をしてからすぐに出産を迎えることもあるでしょう。
このように、妊婦さんの希望と医師の判断により麻酔開始のタイミングが決められます。
麻酔準備
安全に無痛分娩を進めるための麻酔準備として、まず点滴を始め、血圧や心電図、酸素の状態を確認できるモニターを装着します。
さらに赤ちゃんの心拍を測る分娩監視装置も使い、赤ちゃんの状態を常に確認しながら進めます。
この時点で妊婦さんは分娩室で過ごすことになり、基本的に歩行は制限されるでしょう。
嘔吐や緊急時のリスクのために食事は摂れませんが、水分の摂取は可能です。
こうした準備が整ったうえで、麻酔の処置に移ります。
麻酔処置
麻酔処置は横向きに寝て背中を丸め、腰のあたりから針を刺して行います。
最初に局所麻酔をしてから、硬膜外腔と呼ばれる場所に細い管を通します。
この時、少しの痛みや圧迫感はありますが、処置自体は5〜10分ほどで終わるケースが多いです。
管が正しい位置に入っているかを少量の麻酔薬で確認し、問題がなければ本格的に薬の投与を開始します。
麻酔が効いてくると、30分ほどで陣痛の痛みが弱まり、落ち着いて出産を迎えられるようになります。
出産
麻酔が効いた状態でも、赤ちゃんが産道を下りてきて子宮口が全開になれば、自然分娩と同じようにお母さんのいきむ力が必要です。
痛みが和らいでいるため、いきむタイミングがわかりにくいこともありますが、その際は助産師がモニターを見ながら「今ですよ」と声をかけてサポートします。
いきみが足りない場合や赤ちゃんの状態によっては、吸引分娩や会陰切開が行われることもありますが、麻酔が効いているため切開時の痛みはありません。
出産が終われば背中に入れていた管は取り外されます。
産後の痛みについては、内服薬で対応するケースが多いです。
まとめ
無痛分娩は痛みを軽減できる出産方法ですが、赤ちゃんを産み出すにはお母さんのいきむ力が欠かせません。
麻酔の効き方によっては感覚が鈍くなることがありますが、その際は助産師がタイミングを教えてくれるため、それにあわせていきみましょう。
また、状況によっては会陰切開や吸引分娩などの補助が行われる場合もありますが、いずれも母子の安全を守るための処置です。
不安がある方は事前に医師や助産師と相談し、いきみ方や麻酔の流れを理解しておくことで、より安心して出産に臨むことができるでしょう。
関谷レディースクリニックでは、無痛分娩による出産のサポートを行っています。
母児ともに安全に出産できることを大切に考えて方法をご提案しているため、無痛分娩を検討中の方はぜひ当院までご相談ください。